Laboratorios
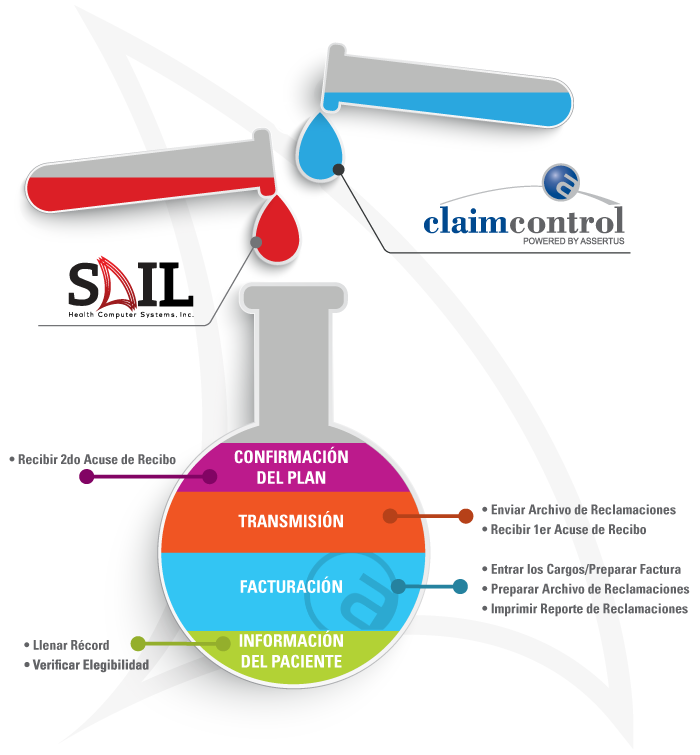
Los Laboratorios Clínicos, reciben el servicio de Clearinghouse de ASSERTUS a través del sistema SAIL de la compañía Health Computer Systems, Inc. (HCS). El sistema SAIL tiene integrado (‘built-in’) la tecnología del Clearinghouse de ASSERTUS, lo que permite llevar a cabo todos los procesos desde el sistema SAIL, sin tener que instalar o utilizar algún componente externo o página web, para enviar, recibir y verificar estatus de los archivos electrónicos. Todo se hace y se mantiene actualizado dentro del sistema SAIL.
 Tal como sugiere su nombre, el sistema ClaimControl® es la herramienta que monitorea y da seguimiento a las reclamaciones hasta ser procesadas por las distintas aseguradoras. Somos el clearinghouse del proveedor. ClaimControl® integrado a SAIL® le permite aprovechar al máximo las funcionalidades de su sistema de facturación. Con la tecnología de esta nueva generación de clearinghouse se logran eficiencias en el proceso de facturación, que resultan en beneficios económicos para el proveedor de servicios de salud en Puerto Rico.
Tal como sugiere su nombre, el sistema ClaimControl® es la herramienta que monitorea y da seguimiento a las reclamaciones hasta ser procesadas por las distintas aseguradoras. Somos el clearinghouse del proveedor. ClaimControl® integrado a SAIL® le permite aprovechar al máximo las funcionalidades de su sistema de facturación. Con la tecnología de esta nueva generación de clearinghouse se logran eficiencias en el proceso de facturación, que resultan en beneficios económicos para el proveedor de servicios de salud en Puerto Rico.
- Mantiene el historial de todas las elegibilidades y acuses de recibos por lo que el usuario no tiene que imprimirlas.
- Monitoreo automático de los Acuses de Recibo.
- Alerta sobre las reclamaciones devueltas en error y que no han sido re-sometidas.
- Alerta sobre Reclamaciones que no se hayan recibido sus respectivos Acuses de Recibo
SAIL® toma control de las reclamaciones con ClaimControl®
- Envío y recibo de Transacciones electrónicas hacia y desde los Planes Médicos directamente desde SAIL®
- Búsqueda y resguardo automático de la elegibilidad del paciente directamente desde SAIL®
- Control automático e historial de los Acuses de Recibo atados a cada Reclamación dentro de SAIL®
- Rastreo de las Reclamaciones hasta que son procesadas por el plan médico.
- Herramientas de análisis nunca antes vistas, ahora disponibles dentro de SAIL®
- Aumento en los recobros y disminuyendo las pérdidas
- Menos gastos operacionales
- Elimina la impresión de las Elegibilidades y Acuses de Recibo
- Detecta y alerta sobre reclamaciones perdidas o “Missing in Action”
- Alerta sobre el posible vencimiento de reclamaciones por la Ley de Pago Puntual o Pronto Pago
- Seguimiento de la reclamación hasta que es aceptada por la aseguradora
- Rastreo cronológico de las reclamaciones
- Seguridad de la información PHI
- Sistema multiusuario y multiproveedor
- Proceso de Elegibilidad Efectiva
- Proceso Electrónico de Acuses de Recibo
- Estandarización de los Acuses de Recibo
- Seguimiento electrónico de las Reclamaciones
- Seguimiento automático de las Reclamaciones en Error
- Análisis de los Rechazos y las Explicaciones de Pago

SOLICITAR DEMO
Solicite una orientación hoy mismo
Un representante se comunicaá para orientarle.